人工関節チーム(股関節)
人工股関節置換術
-
人工股関節置換術(Total Hip Arthroplasty THA)は多くの股関節疾患に伴う日常生活動作(ADL)障害を持つ患者様にとって除痛とADLの改善を可能にする意味でその有用性は言うまでもありません。(図1)
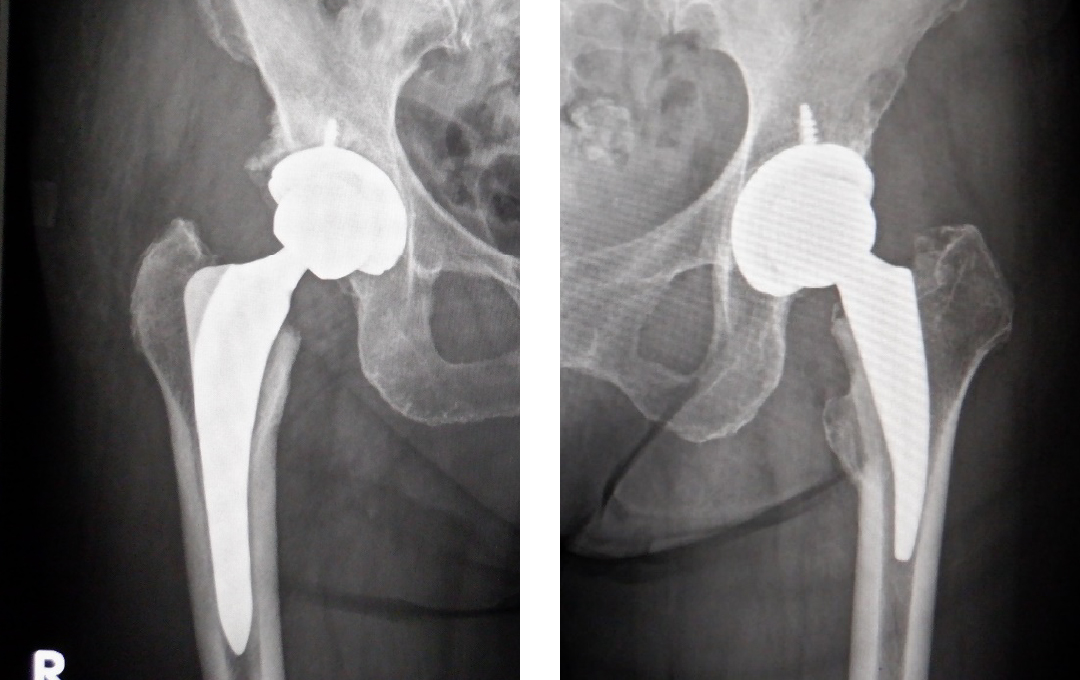 図1:人工股関節置換術のX線写真
図1:人工股関節置換術のX線写真 -
THAは破壊や変形をきたした股関節に対して骨盤(臼蓋)側。及び大腿骨頭側をそれぞれ金属の人工物に置き換えて固定し、軟骨で形成されるべき摺動面をポリエチレン、セラミックなどに置き換えて限りなく正常に近い股関節を再構築する手術です。
当院でも変形性股関節症、大腿骨頭壊死症、関節リウマチ等の患者様に対してTHAを行い良好な成績を挙げてきました。しかし人工関節の長期耐久性や術後の脱臼、可動域制限など未だに学会レベルは議論のつきない問題点が多々残されています。
これらを解決するために当院の股関節チームでは、navigation systemを用いた手術、筋肉の切離を行わない、筋間侵入によるMIS(minimum invasive surgery)THA、脱臼のriskの軽減のための術式、機種の改良など様々な試みを行っています。 -
Navigation THA
人工股関節の長期耐久性や術後の脱臼、術後の脚長差など術後合併症の予防のため、THAの臼蓋側(cup)、大腿骨側(stem)を正確に設置することは非常に重要です。
しかしその設置精度は手術を行う術者の経験と技量にゆだねられ、これまでの種々の報告でも非常に経験の豊富な術者が行った場合でも誤差が生じるとされています。また近年MIS手術が主流となり小皮切(狭い視野)で手術を行うことによる弊害も予想されます。
そこで当施設では2006年よりTHAに際してコンピューターナビゲーションを導入して手術を行い、これまでに良好な術後成績を国内外の学会で報告してきました。この方法は、手術前に患者様の骨盤の形体の情報をコンピューターに認識させ、術中に術者の経験による目視とコンピューターの情報を重ね合わせてcup及びstemの設置角度や術後の脚長を正確に再現することができ安全に正確に手術を行う事が可能となっています。術後の誤差はcupの設置角度では3°以内、脚長差は5mm以内と非常に正確な手術結果がでています。
ナビゲーションを使用することによってこれまで術者の経験と技量に委ねられていた手術がさらに正確に標準化されて行うことが可能になっています。(図2,3)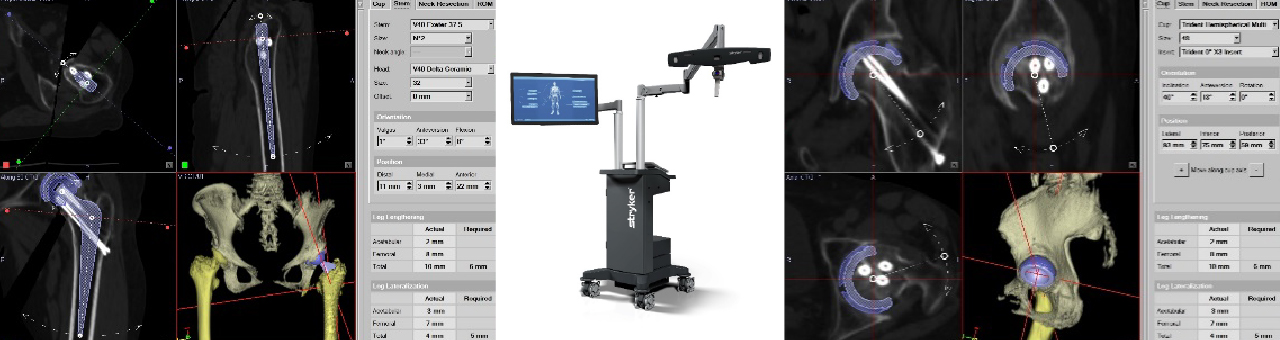 図2:使用Navigationと術前計画
図2:使用Navigationと術前計画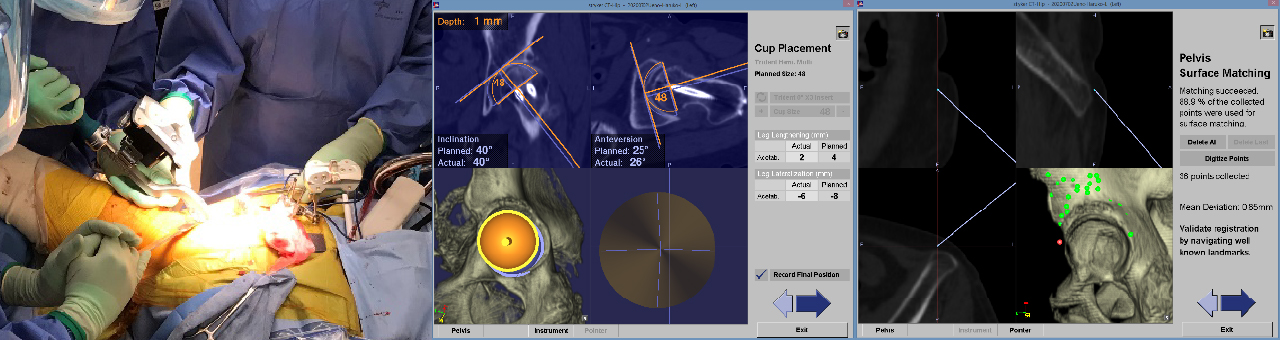 図3:術中とNavigationのモニター画面
図3:術中とNavigationのモニター画面 -
MIS THA
近年全ての外科手術領域において患者様の侵襲を少なくするMIS手術が主流となってきています。THAの領域でもいくつかの方法でMIS手術が開発そして改良されています。
MIS THAの利点は傷口が小さいという整容的な部分はもとより、股関節を動かす筋肉にどれだけ侵襲を与えないかが重要な問題となってきます。それによって術後早期の歩行訓練の開始、リハビリテーションや入院期間の短縮が期待されます。
当施設では再置換手術や非常に変形、脱臼の強い股関節に対する手術を除き、Antero-lateral supine(AL-s)アプローチもしくはModified Hardingeアプローチという手技で中殿筋に侵襲を加えない方法で手術を行い、術後2日目よりの歩行訓練、術後2週間前後での自宅退院を一般的なプロトコールとして行っています。(図4) 図4:MIS THAの皮切(約8~10cm)
図4:MIS THAの皮切(約8~10cm) -
THAの摺動面
摺動面という言葉は一般的には耳慣れない言葉ですがTHAの領域では、人間の実際の関節における骨の表面の軟骨、関節が動くところの材質についての言葉として使われます。
軟骨の替わりとなる摺動面には従来より骨盤側の軟骨の替わりとして特殊なポリエチレン大腿骨頭側の軟骨の替わりとして金属が多く用いられてきましたが、従来型のポリエチレンではその磨耗が人工関節の耐久性を低下する可能性が示唆され、また前述の大きい骨頭径のhead(Large head)を使用するためには薄くて磨耗しないポリエチレンを開発する必要があり現在ではハイクロスリンクポリエチレンと称する磨耗の限りなく少ないポリエチレンが開発され使用しています。
大腿骨頭側の摺動面には金属に変わってセラミックを使用し、セラミックとハイクロスリンクポリエチレンの組み合わせによって、摺動面の素材の磨耗を軽減し人工関節の長期耐久性を目指しています。(図5) 図5:セラミックとハイクロスリンクポリエチレンの組み合わせによる摺動面
図5:セラミックとハイクロスリンクポリエチレンの組み合わせによる摺動面 -
人工股関節再置換術 THA revision
人工股関節の最大の欠点として長期耐久性の問題が未だ解決されずに残存しています。
最新の人工関節では20年以上の耐久性が通常になりつつありますがこれを今後いかに改善していくかが課題です。当院も含めて大学病院には一般的な人工関節手術に加えて、以前に手術を受けられた方の再置換手術や他院での治療困難例の患者様が多数来院されます。
再手術の際には初回手術とちがい緩みに伴う骨欠損が生じていることが多く、当院では院内の骨銀行(Bone Bank)に以前の人工股関節手術時に摘出した骨を滅菌して冷凍保存しておりこれを手術時に同種骨移植として使用することにより骨欠損を補填して再手術を行っています。
手術療法は症例によって様々で、同種骨移植に加えてlong stemを使用したり(図6)、骨盤再建plateを使用したりimpaction bone graft法(図7)を用いることによって全ての手術症例に対応しています。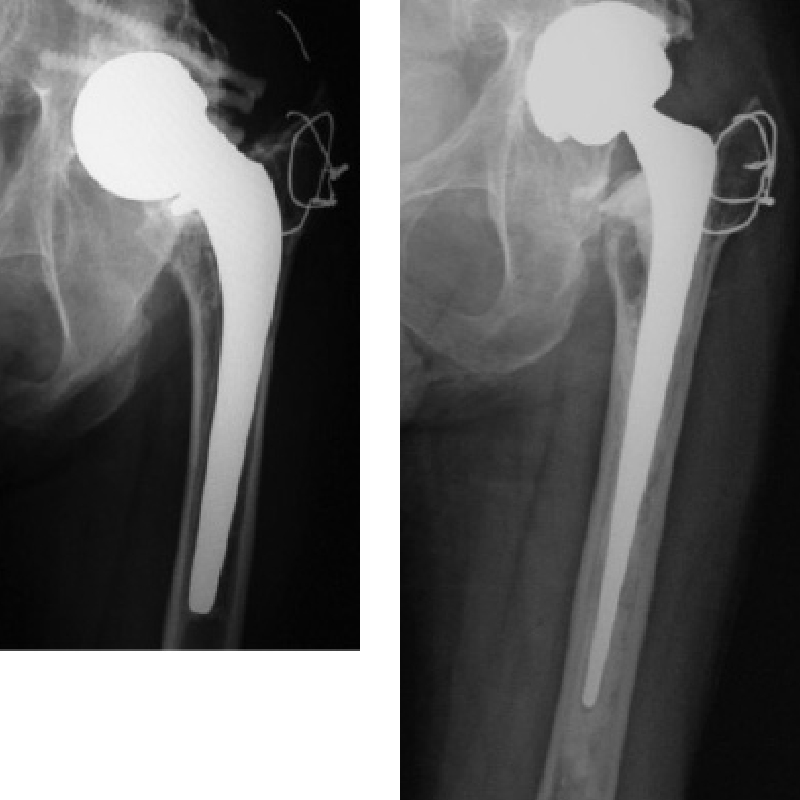 図6:Long stemによる再置換手術の術前術後X線写真
図6:Long stemによる再置換手術の術前術後X線写真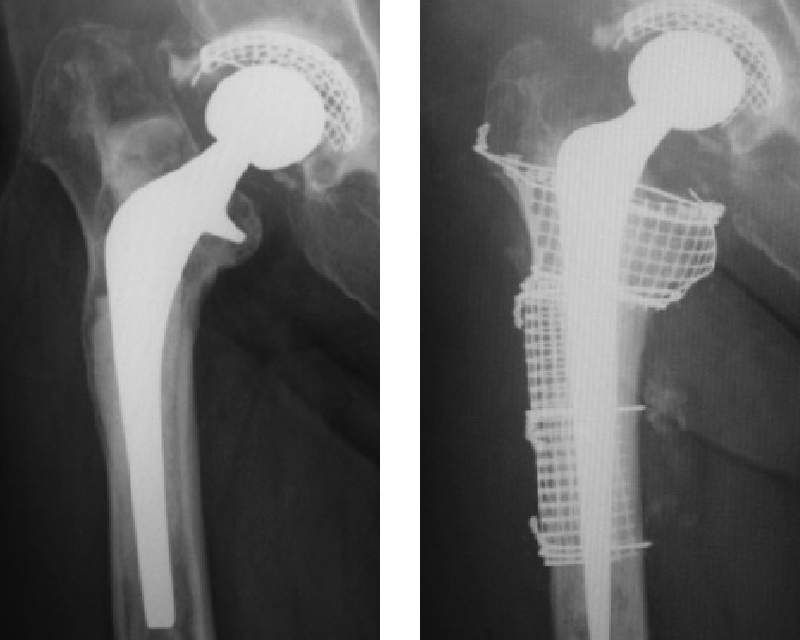 図7:Impaction bone graftによる再置換手術の術前後X線写真
図7:Impaction bone graftによる再置換手術の術前後X線写真 -
人工関節とスポーツ
以前は人工関節をできるだけ長持ちさせるために、また術後の脱臼を予防するためにTHA術後にスポーツを行うことは禁忌とされてきました。
しかし現在では術式の向上や人工関節の機械的な進歩によってこれは徐々に改善されつつあります。
当院では術後3ヶ月を経過したのちには患者様の動作制限を行っておらず、正座、あぐら、しゃがみこみなども基本的には許可しています。
また患者様にはリハビリ後のご本人の筋力に合わせて可能な範囲でスポーツも許可しています。
ゴルフについては術後ほとんどの方が可能で、テニス、卓球、スキー、自転車競技などについても患者様の技量に応じて許可しています。
術後にマラソン、トライアスロンを行っている方もおられますが、これらのハードなスポーツについては人工関節の耐久性について考えると積極的に推奨はできませんが、希望される方については将来の再手術の可能性についても十分お話しした上で許可しています。
変形性股関節症に対する骨切り術
-
前初期股関節症
人変形性股関節症の発症原因の多くに生下時よりの臼蓋形成不全の存在が重要視されています。生下時より大腿骨頭に対する臼蓋の被覆が浅い患者様は、荷重が浅い臼蓋の辺縁に集中して軟骨が経年的に徐々に摩耗することによって変形性股関節症に至ることになります。そこでこの様な患者様で軟骨の残存がX線で確認できるようなケース(初期、前期股関節症)には将来の変形性関節症の進行の予防に骨盤の骨切り手術を行っています。
1996年から当院ではこのような初期前期股関節症の患者様に対してRAO(Rotational Acetabular Osteotomy: 寛骨臼回転骨切り術)という術式で臼蓋の再建を行ってきました。この15年の経過は満足の行く結果でありましたが、この術式の欠点として骨切りを行うための筋肉(殿筋群)の剥離が大きく患者様の跛行が消失するまでの術後リハビリテーションに時間がかかり、また手術創がどうしても大きくなってしまう(手術創:約20~25cm)問題点がありました。
そこで2012年より新しい術式として、骨盤に対する骨切り操作はRAOが骨盤の外から骨切りするのに対し骨盤の内側から骨切りすることで殿筋の剥離を行わずに且つ、骨盤の内側から外側へ向けて骨切りを行うことによって関節内の軟骨の損傷、神経血管障害のリスクの軽減が計られ、より安全に手術が行えるCPO(Curved periacetabular osteotomy)に変更して行っております(手術創:約10cm)。変更後は術後のリハビリテーションの進行も早くなり、より満足のいく結果が得られています。(図8)
また、当科では手術中にCT画像が撮影可能な装置(CT zeego)を使用することにより正確に手術が行われているかリアルタイムに確認することができ、より正確でで安全に手術を行うことができます。(図9)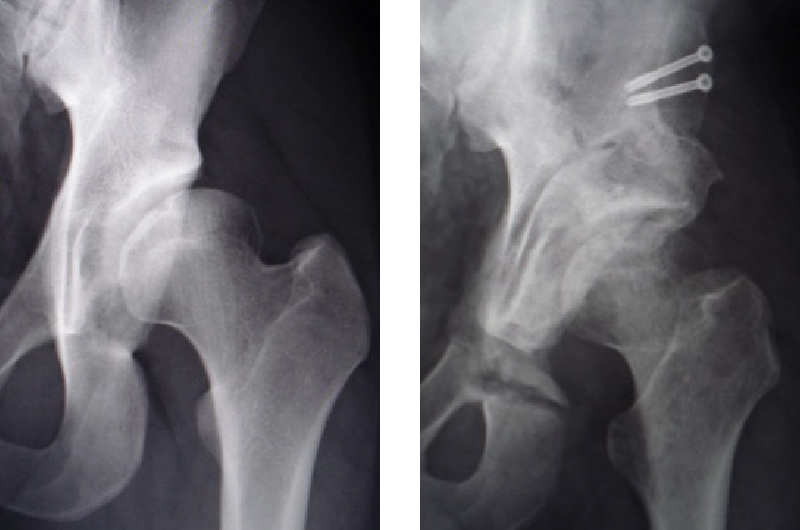 図8:CPO術前と術後レントゲン像
図8:CPO術前と術後レントゲン像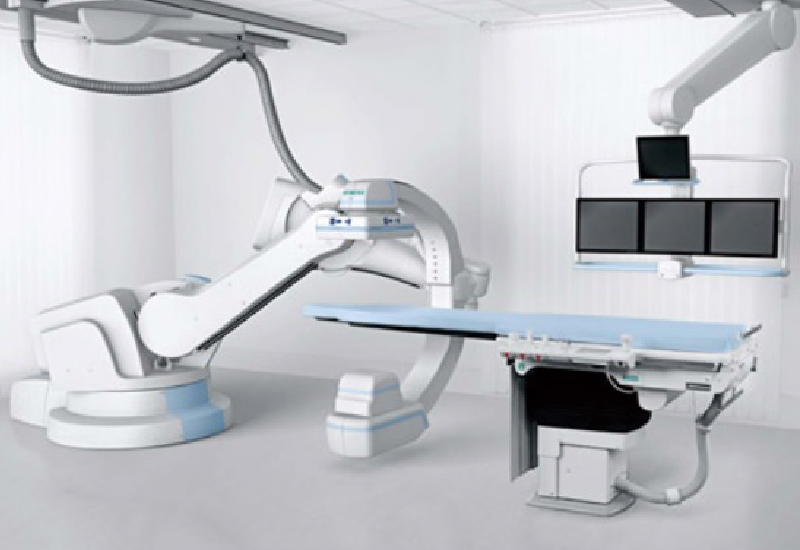 図9:CT zeego
図9:CT zeego -
進行期末期股関節症
臼蓋形成不全の患者様で若年例にもかかわらず既に軟骨の消失や骨頭の変形が生じてしまっている患者様に対しては、従来よりキアリ骨盤骨切り術という方法を行っています。この方法は臼蓋形成不全の状態の骨盤を再建するとともに亜脱臼位にあった大腿骨頭を内方化することによって今後の関節症の進行を遅らせることができ、将来経年的な進行によってTHAに至る可能性を少しでも減少させる効果があります。
大腿骨頭壊死に対する手術
-
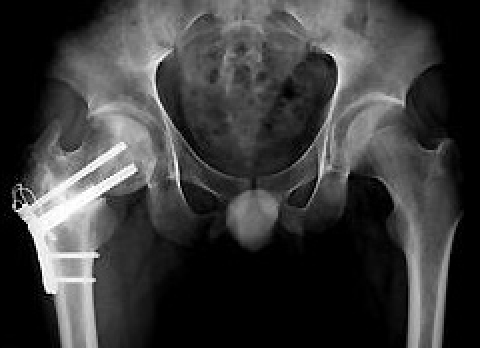 図10:大腿骨回転骨霧術後レントゲン像
図10:大腿骨回転骨霧術後レントゲン像大腿骨頭壊死に対する股関節障害に対してはその骨頭壊死の範囲をX線及びCT,MRIで精査して、壊死範囲の限局したものに対しては大腿骨回転骨切り術(図10)を選択し、壊死範囲が広い例や高齢者の場合にはTHAを行っています。
変形性股関節症に伴う股関節障害の患者様と比較し、この疾患の場合は非常に年齢が若い場合や就労など活動性が高い場合が多く、将来の人工関節の再置換が十分危惧されるため回転骨切り術や前述の表面置換THAなど手術術式の選択にはそれぞれの患者様のADLを十分考慮して行っています。
透析性股関節症に対する手術
-
長期に透析療法を受けておられる患者様には特有の病態として透析膜でろ過できないβ2マイクログロブリンという物質由来のアミロイド股関節症という病態があります。
これは大腿骨頸部の病的骨折や非常に急速で強い股関節の破壊が生じる股関節炎を生じ治療に難渋することがあります。
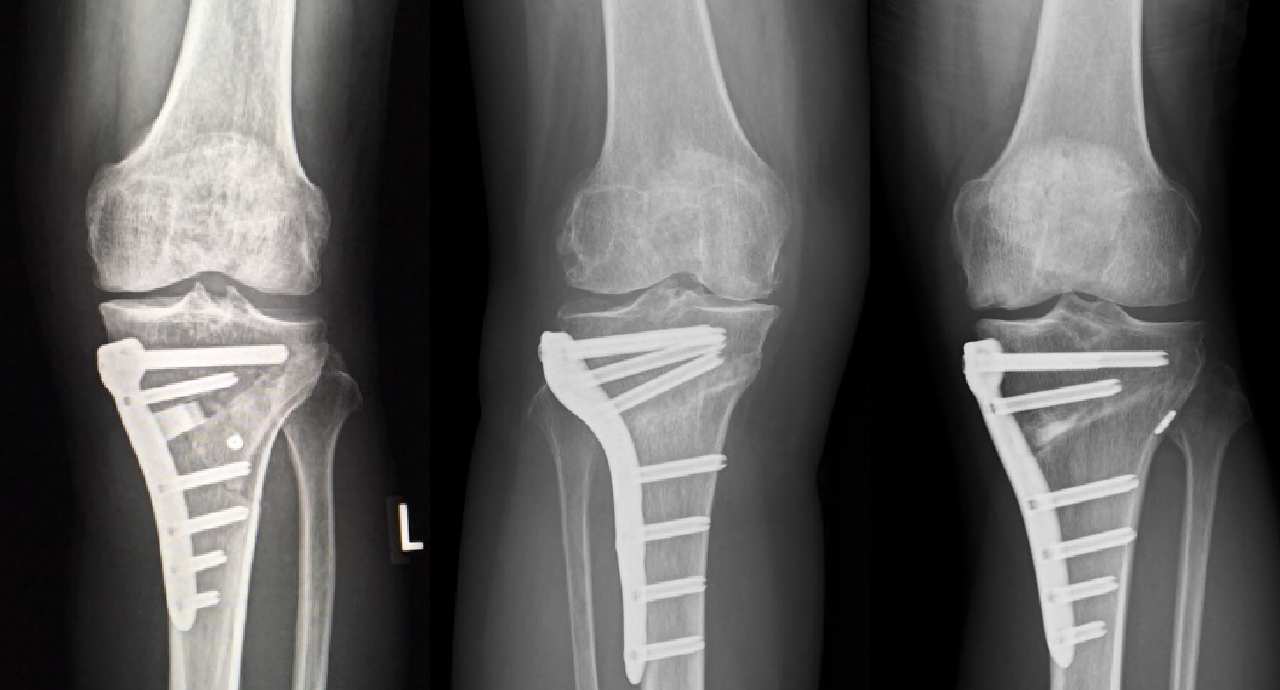
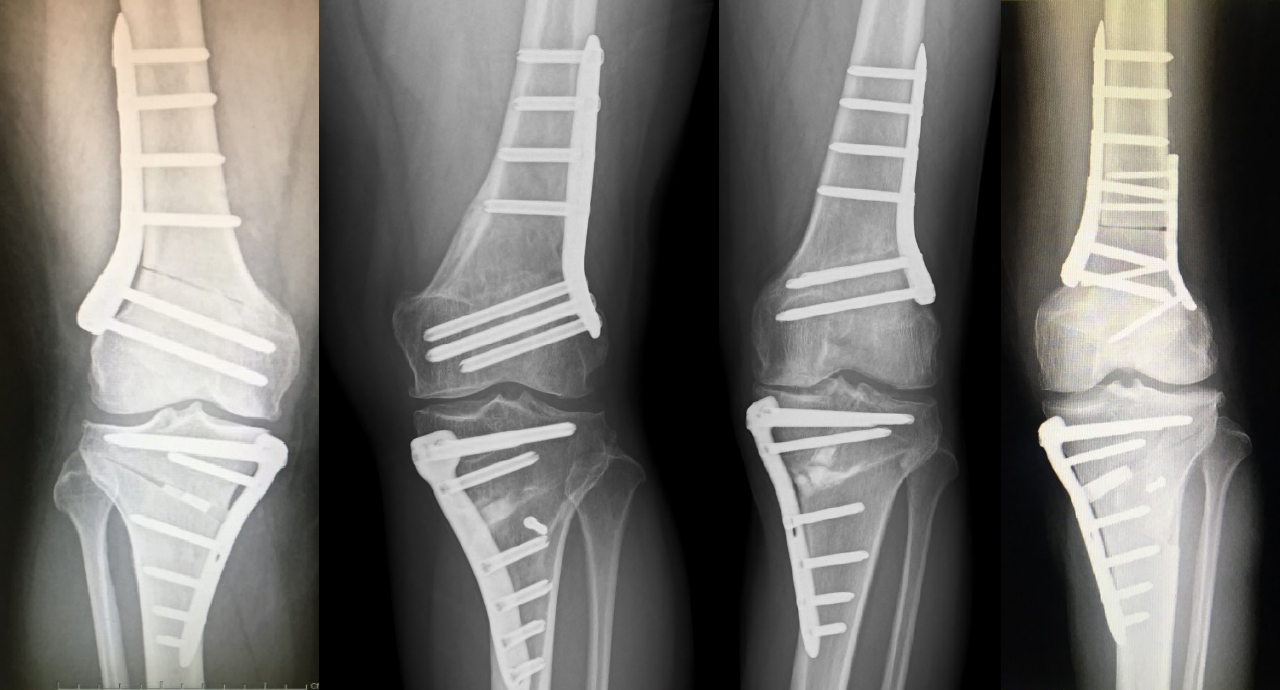
病的骨折の可能性のある患者様に対しては予防的な骨移植とplate screwによる内固定手術を行い(図11)、股関節炎を来した患者様についてはできるだけ破壊が強くなる前にTHAを推奨し、破壊が強くなってしまった場合には骨欠損部を同種骨や骨盤再建plateで補填してTHAを行います。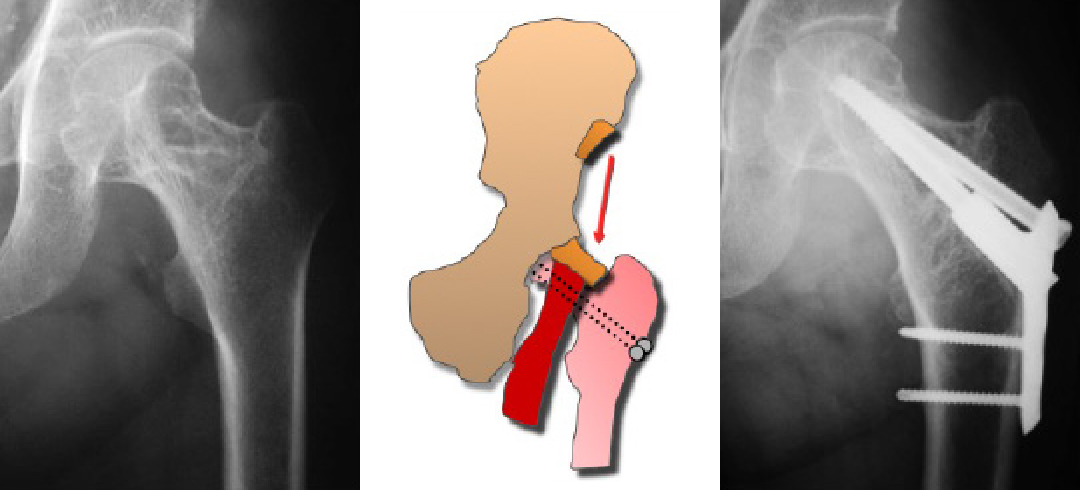 図11:透析性性アミロイド骨膿腫に対する筋肉柄付き骨移植と内固定手術の術式
図11:透析性性アミロイド骨膿腫に対する筋肉柄付き骨移植と内固定手術の術式